Rééducation de l'hémiplégie due à un accident vasculaire cérébral
(Baonghean) - L'hémiplégie est une paralysie d'un bras et d'une jambe du même côté. L'accident vasculaire cérébral (AVC) est une affection clinique à progression rapide caractérisée par un dysfonctionnement cérébral localisé, généralement causé par l'obstruction ou la rupture d'un vaisseau sanguin irriguant une zone du cerveau, provoquant des lésions dans cette zone et entraînant un dysfonctionnement de la partie du corps contrôlée par cette zone.
L'AVC est une maladie fréquente, qui survient généralement chez les personnes de plus de 45 ans, dont deux tiers chez les personnes de plus de 65 ans. Les hommes sont plus souvent touchés que les femmes. L'AVC peut entraîner une mort rapide, présente un taux de mortalité élevé, est la principale cause de maladies neurologiques et la deuxième cause de décès après les maladies cardiovasculaires. Il laisse également de nombreuses séquelles à différents niveaux et est celui qui entraîne le plus d'invalidité.
 |
| Guider les patients vers la marche pendant le processus de rééducation suite à un accident vasculaire cérébral. |
Facteurs de risque d’accident vasculaire cérébral :Âge, sexe, antécédents familiaux, hypertension artérielle, maladies cardiaques, troubles lipidiques, obésité, diabète, tabagisme, consommation d'alcool, pilule contraceptive, hyperuricémie. Symptômes de troubles sensoriels, de troubles du mouvement hémiplégique ; troubles visuels ; troubles du langage ; troubles perceptifs…
Pour diagnostiquer une hémiplégie due à un accident vasculaire cérébral, un examen clinique est d'abord nécessaire pour détecter des troubles du mouvement, de la sensibilité, de la perception, de la cognition, du langage et des sens (vision, champ visuel, etc.). Indications des examens paracliniques : scanner ou IRM du cerveau ; électrocardiogramme ; radiographie du cœur et des poumons ; échocardiographie ; examens biochimiques, hématologiques et de coagulation ; échographie carotidienne ; angiographie cérébrale.
Diagnostic définitif :Début brutal et progression rapide, avec signes neurologiques focaux persistant plus de 24 heures. Scanner ou IRM cérébrale. Diagnostic différentiel : accident ischémique transitoire (dysfonctionnement durant moins de 24 heures) ; traumatisme crânien ; tumeur cérébrale ; encéphalite, méningite ; sclérose en plaques.
Diagnostic de la cause :Accident vasculaire cérébral dû à une hémorragie cérébrale : survient généralement chez les personnes âgées (lié à l'hypertension artérielle), ou les jeunes (lié à des malformations vasculaires cérébrales) ; Accident vasculaire cérébral dû à une ischémie cérébrale : il en existe 3 types (thrombose : des caillots sanguins se forment dans les plaques athéroscléreuses qui s'élargissent progressivement, provoquant un blocage de la lumière du vaisseau et un blocage) ; Occlusion vasculaire due à des emboles se déplaçant ailleurs : le plus souvent, des caillots sanguins dans les oreillettes chez les patients atteints de fibrillation auriculaire, qui peuvent être des plaques athéroscléreuses provenant de la crosse aortique ou des emboles dus à une endocardite infectieuse ; l'ischémie cérébrale peut également survenir lorsque l'athérosclérose provoque un rétrécissement mais pas un blocage complet.
 |
| Équipe de médecins, d'infirmières et de techniciens de l'hôpital de réadaptation de Nghe An. |
Principes de réadaptation et de traitement :Assurer la ventilation : Allongez-vous sur le côté ; retirez les corps étrangers de votre bouche ; aspirez le mucus si nécessaire. Les patients présentant un score de coma de Glasgow < 8 et une accumulation d’expectorations doivent bénéficier d’une intubation endotrachéale et d’une ventilation mécanique. Surveillez attentivement les signes vitaux afin de mettre en place rapidement des mesures thérapeutiques. Contrôlez la tension artérielle : chez les patients présentant une hémorragie cérébrale, une tension artérielle égale ou supérieure à 200/120 mmHg doit être abaissée. En cas d’ischémie cérébrale locale, seule une tension artérielle modérée doit être abaissée, la tension artérielle devant être maintenue à 150/90 mmHg.
Soins complets :Assurer une bonne nutrition, prévenir les ulcères, réguler les apports en eau, en électrolytes et en glycémie, et prévenir les infections. La meilleure période de récupération du patient se situe entre 1 et 6 mois après la paralysie. Durant l'entraînement, il est essentiel de promouvoir l'esprit d'initiative et la motivation du patient et de sa famille, et de les guider afin qu'ils puissent réaliser les exercices eux-mêmes.
Méthodes et techniques de rééducation :Stade précoce (paralysie flasque), techniques positionnelles : Posture correcte au lit (allongé sur le dos, allongé sur le côté sain, allongé sur le côté paralysé), posture correcte en position assise sur le lit, sur une chaise ou un fauteuil roulant...
Physiothérapie :Exercices de mouvements passifs pour les articulations paralysées ; Articulation de l'épaule ; Articulation du coude ; Articulation du poignet ; Doigts ; Articulation de la hanche ; Articulation du genou ; Articulation de la cheville ; Orteils ; Orthophonie ; Ergothérapie ; Psychothérapie. Stade ultérieur (Paralysie spastique) : Kinésithérapie ; Exercices d'amplitude articulaire ; Exercices en positions : couché, assis, debout, marche ; Entraînement à la marche ; Entraînement à l'équilibre (postures) ; Exercices avec aides techniques. Ergothérapie : Pratique d'activités d'autosoins, Pratique de l'usage forcé des mains paralysées (CIMT : thérapie par le mouvement induit par la contrainte), thérapie par le miroir. Orthophonie : Pratique de la parole, de la communication (avec les patients aphasiques), pratique de la déglutition... Kinésithérapie : Chaleur, électrothérapie, SEF (stimulation électrique fonctionnelle)... Fournir des outils orthopédiques (écharpes, attelles...) et des aides techniques (déambulateurs, béquilles, cannes...). Psychothérapie. Phase d'intégration (post-hospitalière) : Conseil aux patients et aux familles : prévention des séquelles et des récidives de complications. Rénover le logement et son environnement pour l'adapter au patient.
 |
| Rééducation précoce des patients victimes d'AVC avec table orthopédique. |
Các dụng cụ trợ giúp cần thiết cho giai đoạn này: trợ giúp đi lại, trợ giúp sinh hoạt, trợ giúp làm việc. Tham gia các hoạt động hòa nhập cộng đồng: nhóm trợ giúp, hội người tàn tật, tiếp cận các dịch vụ công cộng, các hoạt động của cộng đồng. Hỗ trợ bệnh nhân và gia đình về tâm lý sau tai biến: Chấp nhận những chức năng không thể phục hồi, người bệnh trở thành người khuyết tật. Việc làm và thu nhập: khả năng tiếp tục nghề cũ, hoặc bệnh nhân phải học một nghề mới hoặc có những hoạt động tạo thu nhập.
Các điều trị khác: Thuốc: Chống phù não (nếu có): Manitol 0,5 - 5g/lần truyền tĩnh mạch trong 2.030 phút. Kiểm soát huyết áp: trong giai đoạn cấp cứu có thể dùng Labetalol truyền tĩnh mạch với tốc độ 0,5 - 2mg/phút; Nicardipin truyền tĩnh mạch 515mg/giờ. Thuốc chống đông và ức chế tiểu cầu với bệnh nhân thiếu máu não cục bộ: Nên cho sớm Aspirin và các thuốc ức chế tiểu cầu tuy ít cải thiện về tiên lượng trong giai đoạn cấp nhưng có tác dụng dự phòng tai biến tái phát.
Thuốc tiêu huyết khối chỉ được dùng khi: Bệnh nhân đến sớm trước 3 giờ kể từ khi khởi phát; chẩn đoán chắc chắn là tai biến mạch máu não do thiếu máu não và không có xuất huyết não (có kết quả chụp CT hoặc MRI sọ); Không có chấn thương sọ não hay đột quỵ trong 3 tháng; Không có xuất huyết tiêu hóa trong 3 tuần; Không có phẫu thuật trong 2 tuần; không có chọc động mạch trong 1 tuần; huyết áp tối đa < 180mmhg,="" huyết="" áp="" tối="" thiểu="">< 110="" mm="" hg;="" không="" có="" rối="" loạn="" đông="" máu,="" tiểu="" cầu=""> 100.000/ml.
Trong các loại thuốc tiêu huyết khối chỉ có t - PA (tissue Plasminogen Activator) được chỉ định với liều 0,9mg/kg tiêm thẳng tĩnh mạch 10% tổng liều sau đó truyền tĩnh mạch 90% liều còn lại trong 1 giờ. Liều tối đa không quá 90mg. Thuốc bảo vệ thần kinh (ví dụ: Cerebrolysin, Galatamin, Nootropyl, Citicolin, Tanakan…). Tuy nhiên chưa có thuốc được chứng minh rõ rệt tác dụng bảo vệ thần kinh trong giai đoạn cấp. Điều trị co cứng cơ: Thuốc uống (Baclofen, Seduxen, Dantrolene…) và thuốc tiêm (tiêm Botolinum toxin nhóm A hoặc nhóm B, phong bế thần kinh bằng Phenol 5% hoặc Alcohol). Thuốc điều trị trầm cảm (nếu có).
Điều trị khác: Oxy cao áp, thủy trị liệu…
Phòng ngừa tai biến mạch máu não: Prévention basée sur les causes et les facteurs de risque, notamment : Changer le mode de vie ; éliminer les facteurs de risque tels que ne pas fumer, ne pas boire d'alcool ; manger modérément ; augmenter l'activité physique et le sport ; vivre heureux et éviter le stress ; détection précoce et traitement rapide du diabète, des maladies cardiovasculaires et de la tension artérielle.
À propos de l'acupuncture - hydroacupuncture - massage et acupression :
Acupuncture:Points d'acupuncture de tout le corps : Baihui, Dazhu, Hegu, Yanglingquan, Xuanzhong, Zusanli, Quchi, Taichong, Xuehai, Taixi, Sanyinjiao, Neiguan, Shenmen, Waiguan, Jiaji. Points d'acupuncture locaux : S'il y a une paralysie du 7ème nerf crânien, ajoutez les points d'acupuncture suivants : Chengqing, Renzhong, Dishang, Taiyang, Yuyao, Tongziliao, Tyzhukong, Qingming, Toanzhu, Yangbai, Quanliao, Jiaxa. En cas de rétraction de la langue, de difficulté à parler, de zozotage ou de perte de voix, ajoutez les points d'acupuncture suivants : Amen, Dashi, Shanglianquan, Waijinjin et Waiyu.
Si elle s'accompagne de troubles urinaires et intestinaux :Points d'acupuncture : Zhongji, Qugu, Shaohai, Changqiang, Huiyin. Points du côté paralysé : Jiaji, Zhaibian, Baliao, Huanqiu, Baxie, Yangchi, Yangxi, Jianjing, Jianzhen, Jianning, Quchi, Liangqiu, Duzi, Biyan… À chaque séance, pratiquer l'acupuncture sur 5 à 10 points selon le protocole ci-dessus, en alternant les points globaux et locaux appropriés afin d'optimiser le traitement et la rééducation du patient.
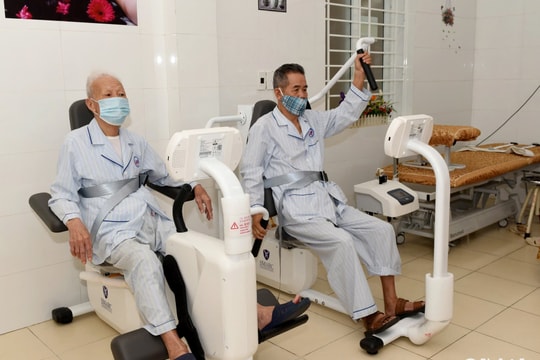
 |
| Vélo ergomètre dans la rééducation de l'hémiplégie par accident vasculaire cérébral. |
Acupuncture:L'acupuncture cible généralement les points suivants : Estomac 36, Yanglingquan, Quchi, Sanyinjiao, Jianjing, Jianngung, Zhabian, Jiaji (côté paralysé). Médicaments utilisés en acupuncture : Médicaments fréquemment utilisés : Vitamine B, Nucleo, Methycobal, Citicolin, etc. Moxibustion et compresses aux herbes, bains aux herbes : Moxibustion, compresses aux herbes, bougies Faraffne, bains aux herbes utilisant le système d'hydrothérapie. Massage, acupression : Masser le côté paralysé, appuyer et masser les points ci-dessus.
Suivi et suivi :Après leur sortie de l'hôpital, les patients continuent d'être suivis et rééduqués à domicile dans le cadre du programme de réadaptation en milieu communautaire. Ils doivent être réexaminés au moins tous les six mois dans le centre de réadaptation le plus proche ; en cas de signes anormaux, ils doivent se rendre au centre de réadaptation pour des examens et une réadaptation plus approfondis.
Les prochains articles porteront sur:Rééducation pour les patients souffrant de : hernie discale, sciatique, arthrite, raideur articulaire, dégénérescence vertébrale, paralysie faciale, paralysie cérébrale, polio infantile, faiblesse musculaire, patients après fractures osseuses, patients après obstétrique, chirurgie, traumatisme, orthopédie, etc. Veuillez suivre et lire les prochains numéros pour trouver les méthodes de traitement, de rééducation, d'exercice les plus efficaces et surtout les méthodes les plus efficaces de prévention des maladies et de prévention des invalidités ! |
| L'hôpital de réadaptation de Nghe An a pour philosophie : « Tout pour la satisfaction des patients » « Là où les patients nous accordent leur confiance ». Modèle : Le premier « hôpital-hôtel » écologique, propre et esthétique de Nghe An. Adresse : 220, rue Binh Minh, bourg de Cua Lo, Nghe An. Téléphones : Clinique : 0383.949.709 ; 24h/24 et 7j/7 : 0383.952.020 ; Hotline : 0966.251.414 ; Hotline : 0912.002.210 ; Téléphone du directeur : 0912.487.568. |
PV
| NOUVELLES CONNEXES |
|---|